Les malformations vasculaires sont congénitales et proviennent d’un défaut de maturation des vaisseaux à un stade précoce ou tardif de l’embryogenèse. Elles sont donc présentes depuis la naissance, même si elles ne sont pas perceptibles d’emblée. Rappelons que le terme angiome n’est plus utilisé et qu’il englobe d’une part, les malformations vasculaires, d’autre part, les tumeurs vasculaires, termes désormais adoptés.
Selon leur localisation, il peut s’agir de malformations artério-veineuses, veineuses, capillaires ou lymphatiques.
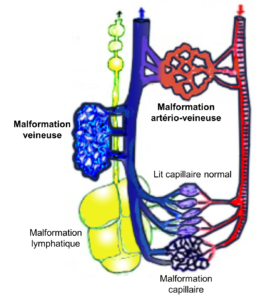
1) Malformations artério-veineuses
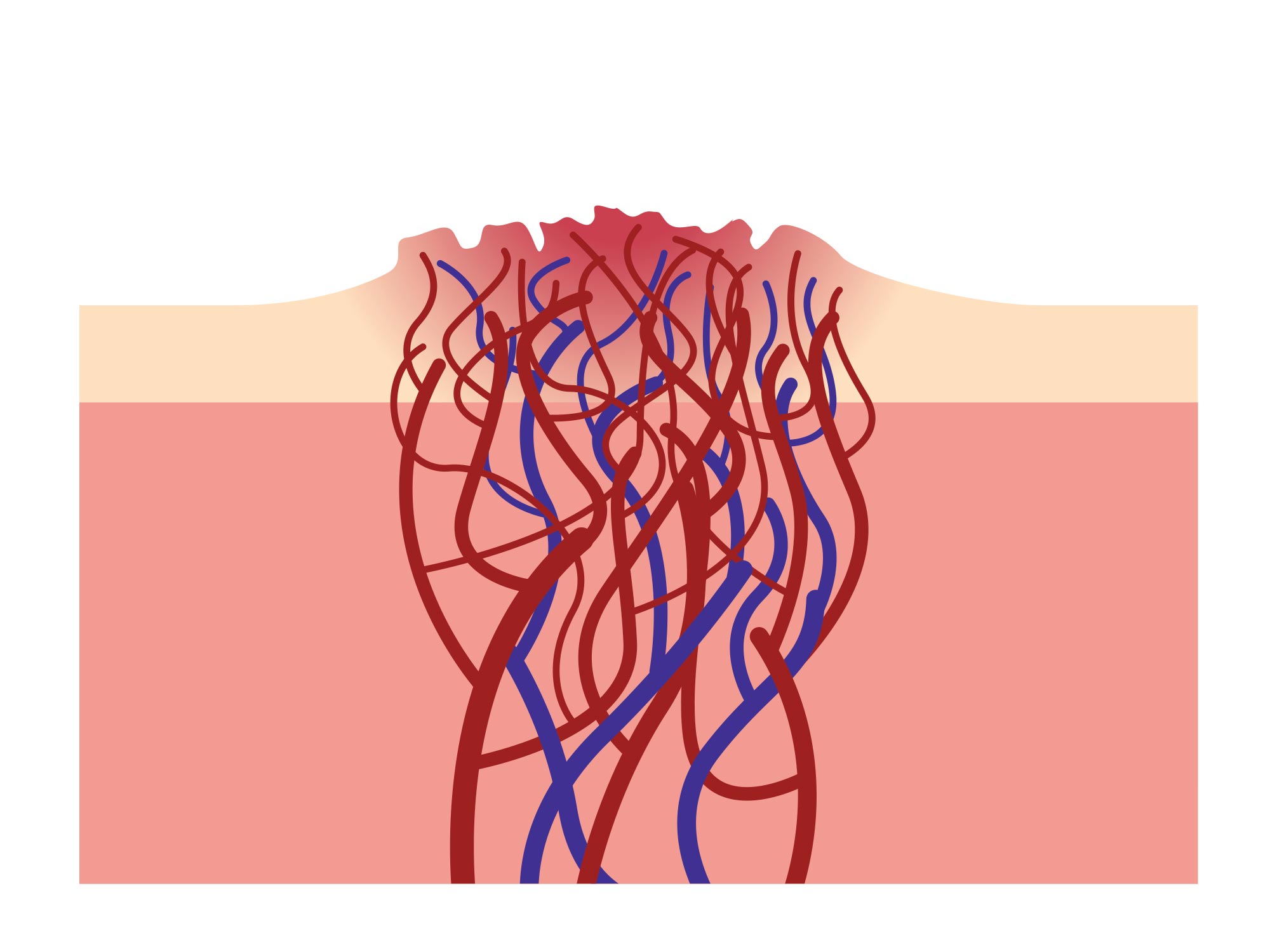
Les malformations artério-veineuses (MAV) sont des structures vasculaires complexes définies par un conglomérat de communications anormales artério-veineuses. Elles représentent 20% des malformations vasculaires congénitales, dont elles constituent cependant le contingent le plus grave et le moins prévisible en termes d’évolution. Elles peuvent concerner tous les tissus de l’organisme et être superficielles (cutanées, sous-cutanées, orales, membres) ou profondes (intra-abdominales, thoraciques …)
La majorité des MAV a une évolution locale tissulaire infiltrante. Après un stade de dormance, leur croissance peut être déclenchée par un stimulus (traumatique, chirurgical, hormonal : puberté, pilule,grossesse). L’effet primaire mécanique s’exerce sur les tissus environnants par compression ou érosion. L’effet secondaire est hémodynamique et se manifeste par des signes de vol artériel, d’hypertension veineuse, et d’insuffisance cardiaque à haut débit. Selon les localisations anatomiques, il peut en résulter un risque vital (hémorragies, compression progressive des voies aériennes pour les MAV cervicales ou buccales) ou fonctionnel (localisations péri-orificielles menaçant la vision, l’audition, l’alimentation, localisations articulaires et hémarthroses, menace de membre via une ischémie par vol artériel ou ulcères/gangrène par hyperpression veineuse), des douleurs et une altération de la qualité de vie, et enfin un préjudice esthétique pour les localisations superficielles.
Quels examens et explorations ?
L’examen clinique d’une MAV quiescente montre une tache rose, bleutée, chaude. Le stade d’expansion s’accompagne d’un battement, d’un souffle, d’un frémissement (thrill), et d’une dilatation des veines autour de la lésion. Le stade de destruction pour les localisations superficielles s’accompagne d’ulcérations cutanées, nécroses cutanées, de saignements fréquents.
Les explorations utiles pour confirmer la lésion, son extension, et planifier le traitement sont toujours l’échographie -doppler et l’IRM. Pour les formes profondes il peut être intéressant de compléter par un angio-scanner.
Quel traitement et prise en charge ?
La prise en charge doit se faire par une équipe spécialisée. A l’hôpital Henri Mondor, la chirurgie vasculaire s’associe de façon multidisciplinaire aux autres services (radiologie interventionnelle, chirurgie plastique ou orthopédique) pour la gestion des MAV selon leur extension et localisation.
Le traitement doit être conservateur en l’absence de gêne ou de douleur. Il est invasif en cas de retentissement ou complication et consiste idéalement en une chirurgie d’exérèse complète qui doit nécessairement emporter le cœur (« nidus ») de la MAV si on veut éviter la récidive. Une reconstruction doit parfois être associée en cas de perte de substance importante. Le traitement peut aussi se baser sur l’embolisation, parfois en plusieurs séances, pour les formes profondes ou non accessibles chirurgicalement en raison du délabrement qui en résulterait. Enfin, certaines formes sont embolisées avant leur exérèse pour limiter le saignement pendant l’opération.
Quelle surveillance ?
La surveillance vise à dépister d’éventuelles récidives, qui sont parfois fréquentes notamment en cas de lésions étendues, opérées incomplètement, embolisées plusieurs fois, etc…
Après exérèse complète des lésions limitées, le problème est souvent résolu et la surveillance uniquement post-opératoire et espacée.
Pour les formes profondes, ou très infiltrantes, ayant bénéficié d’une chirurgie large ou de plusieurs embolisations, la surveillance doit être rapprochée et basée sur l’examen clinique et l’imagerie.
2/ Malformations veineuses
Elles sont les plus fréquentes parmi les malformations vasculaires et ne concernent que le réseau veineux.
Elles se manifestent cliniquement par une masse bleutée ou d’un réseau superficiel de veines ressemblant à des varices. La lésion est dépressible, augmente de volume en position déclive et lors des efforts. On peut parfois palper des nodules calcifiés appelés phlébolithes.
Elles peuvent se compliquées de thromboses veineuses ou phlébites, récidivantes, ou de trouble de la coagulation sanguine locale.
Elles sont également explorées par l’échographie-doppler et l’IRM.
Leur traitement est conservateur (compression élastique et antalgiques) et en cas de gêne majeure ou de complications, la sclérothérapie percutanée (injection de produit sclérosant dans les veines sous guidage échographique ou scanographique) ou l’exérèse chirurgicale.
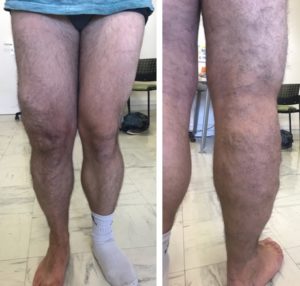
Figure 3 : Malformation veineuse étendue du membre inférieur droit, face antéro-latérale et postérieure